مری در واقع مسیر هدایت غذا به سمت معده است که ممکن است در حین بلع با اختلالات و بیمارای های مواجه شود. یکی از این بیماری ها آشالازی نام دارد. تشخیص زودتر یا دیرتر این بیماری می تواند به شما کمک کند تا قبل از شدید شدن علائم، آن را درمان کنید. در این راستا ممکن است برای بهبود علائم به چندین درمان نیاز داشته باشید، به طوری که اگر یک درمان مؤثر واقع نشد، گزینههای دیگری برای بررسی و درمان وجود دارد.
تحقیقات نشان میدهد، در حالی که آشالازی میتواند عوارضی برای سلامتی ایجاد کند، به نظر نمیرسد عاملی برای مرگ باشد.
آشالازی چیست؟
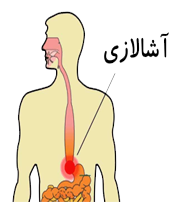
آشالازی یک بیماری نادر است که لوله ای که غذا را از گلو به معده می رساند، به نام مری را تحت تاثیر قرار می دهد. اسفنکتر تحتانی مری (LES) حلقه عضلانی است که راه ارتباطی مری را از معده می بندد. این حلقه هنگام بلعیدن باز می شود تا غذا بتواند از آن عبور کند و وارد معده شود. با ابتلا به آشالازی، در حین بلعیدن، اسفنکتر تحتانی مری (LES) باز نمی شود و این امر موجب می شود تا غذا در مری ذخیره شود.
علائم این بیماری به تدریج ظاهر می شوند و با گذشت زمان می توانند بدتر شوند. در نهایت، بلعیدن مایعات یا غذا ممکن است دشوار شود، اما راه های درمانی وجود دارد که می تواند کمک کند.
آیا آشالازی خطر ساز است؟
بدون درمان، آشالازی می تواند عوارض جدی برای سلامتی ایجاد کند. برخی از عوارض عدم درمان این بیماری شامل موارد زیر می شود:
- ابتلا به مگا مری که در طی آن مری بزرگ و ضعیف می شود.
- تحریک مری و در پی آن التهاب شدید مری که به ازوفاژیت معروف است.
- تجمع غذا و عدم عبور آن از مری سبب ضعیف شدن این لوله می شود که در ادامه ممکن است سبب سوراخ شدن مری شود.
- زمانی که ذرات غذا و مایع محبوس شده در مری وارد ریه شود، پنومونی آسپیراسیون رخ می دهد.
- عدم درمان آشالازی همچنین می تواند شانس ابتلا به سرطان مری را افزایش دهد.
علل ایجاد
همانطور که پیش از این گفته شد دلیل اصلی پیدایش این اختلال این است که هنگام بلع، عضله اسفنکتر زیرین مری (LES) باز نمی شود. عدم باز شدن این عضله می تواند به دلایل گوناگونی رخ دهد که شامل موارد زیر می شود:
ژنتیک یا سابقه خانوادگی
هنگامی که سیستم ایمنی بدن به اشتباه به سلول های سالم بدن حمله می کند، می تواند سبب بروز این بیماری شود. این وضعیت خود ایمنی می تواند سبب تخریب اعصاب در مری و در نهایت پیدایش علائم پیشرفته آشالازی شود.
آسیب به اعصاب مری یا LES
عفونت های ویروسی ممکن است باعث واکنش های خودایمنی شوند، به خصوص اگر خطر ژنتیکی بالاتری برای این بیماری داشته باشید. بیماری شاگاس، یک عفونت انگلی نادر است که با ایجاد آشالازی نیز مرتبط است.
علائم
آشالازی سبب می شود تا افراد دچار دیسفاژی یا اختلال در بلع شوند. این اختلال با احساس گیر کردن غذا در گلو همراه است. دیسفاژی می تواند باعث سرفه شود و خطر استنشاق و خفگی غذا را افزایش دهد.
این نوع از بیماری مری با علائم گوناگونی همراه است که شامل موارد زیر می شود:
- درد یا ناراحتی در قفسه سینه
- کاهش وزن غیر قابل توضیح
- سوزش سردل
- درد یا ناراحتی شدید بعد از غذا خوردن
- خشکی چشم و دهان

همچنین ممکن است افراد مبتلا به این بیماری دچار رگورژیتاسیون یا پس زدن غذا شوند. این علائم می تواند با سایر بیماری های گوارشی مانند رفلکس اسید معده نیز رخ دهد.
راه های تشخیص آشالازی
نادر بودن آشالازی می تواند تشخیص این بیماری را پیچیده کند، زیرا برخی از پزشکان ممکن است بلافاصله علائم را تشخیص ندهند و یا آن را با اختلال رفلاکس معده اشتباه بگیرند.
به طور کلی راه های تشخیص آشالازی عبارت است از:
- آندوسکوپی
- عکس برداری
- مانومتری مری
راه های درمان
درمان آشالازی نمی تواند این بیماری را به طور کامل درمان کند، اما می تواند با باز کردن LES توانایی برای بلع را بهبود یابد و علائم دیگر مانند درد و نارسایی را کاهش دهد. همچنین راه های درمانی آشالازی احتمال بزرگ شدن غیرطبیعی مری را کاهش می دهد.
درمان های احتمالی عبارتند از:
اتساع پنوماتیک
این درمان غیرجراحی شامل عبور دادن یک بالون مخصوص به قسمت تحتانی مری و سپس باد کردن آن است. بالون به کشش عضلات LES کمک می کند و دهانه آن را باز می کند تا غذا راحت تر از آن عبور کند.
لازم به ذکر است که این روش بدون خطر نیست. اتساع گاهی اوقات می تواند منجر به سوراخ شدن مری شود که یک عارضه نسبتاً نادر و قابل ترمیم است. در صورتی که حین درمان مری سوراخ شود فوراً به جراحی نیاز خواهید داشت.
تزریق بوتاکس
یکی دیگر از گزینههای غیرجراحی، این روش شامل تزریق سم بوتولینوم به مری در طی آندوسکوپی است. اگر سایر درمانها کمکی نکردند یا ترجیح میدهید از جراحی اجتناب کنید، پزشک ممکن است این درمان را توصیه کند.
بوتاکس با فلج کردن اعصاب ماهیچه ها می تواند به شل شدن LES کمک کند تا باز شود و به غذا اجازه عبور دهد. این تزریق ها می توانند به سرعت علائم را بهبود بخشند. با این حال، اثرات دائمی نیستند، بنابراین باید طی حدود 6 ماه تا یک سال درمان را تکرار کنید.
دارو درمانی
اگر نمیتوانید فوراً عمل جراحی را انجام دهید، یا ترجیح میدهید در صورت امکان از آن اجتناب کنید، برخی داروها میتوانند علائم شما را تسکین دهند.
نیتراتها، مسدود کننده های کانال کلسیم، سیلدنافیل از جمله داروهایی است که ممکن است پزشک در این راستا تجویز کند. این داروها ممکن است عوارض جانبی مانند: فشار خون پایین، سر درد، سرگیجه و غش، تورم در پاها داشته باشند.بوتاکس با فلج کردن اعصاب ماهیچه ها می تواند به شل شدن LES کمک کند تا باز شود و به غذا اجازه عبور دهد. این تزریق ها می توانند به سرعت علائم را بهبود بخشند. با این حال، اثرات دائمی نیستند، بنابراین باید طی حدود 6 ماه تا یک سال درمان را تکرار کنید.
جراحی میوتومی
در این روش جراح فیبرهای عضلانی LES را برش میدهد تا به آرامش آن کمک کند تا غذا راحتتر وارد معده شود. جراحان می توانند از روش لاپاراسکوپی برای انجام این جراحی ، از طریق ایجاد پنج برش کوچک روی شکم استفاده کنند. که در این روش معمولاً به بیهوشی و یک شب بستری نیاز دارید.
این جراحی میزان موفقیت بالایی دارد، اما علائم GERD می تواند به عنوان یک عارضه احتمالی ایجاد شود. جراح احتمالاً روشی را مانند فوندوپلیکاسیون جزئی، برای کمک به جلوگیری از رفلاکس انجام خواهد داد.
میوتومی آندوسکوپی دهانی
این روش مانند میوتومی مری از طریق لاپاراسکوپی است، اما استفاده از آندوسکوپ باعث می شود آن را کمتر تهاجمی کند. این روش جراح را از انجام فوندوپلیکاسیون جزئی به طور همزمان باز میدارد. که به عبارت دیگر، شما در معرض خطر بالایی برای تجربه علائم GERD پس از عمل هستید و ممکن است بعداً به درمان دیگری برای GERD نیاز داشته باشید.
همچنین توصیه می شود برای کاهش علائم موارد زیر را رعایت نمایید.
- خوردن وعده های غذایی کوچکتر
- پرهیز از هر گونه غذایی که باعث سوزش سر دل می شود
- اگر سیگار می کشید، سیگار را ترک کنید
عوارض بعد از عمل آشالازی
انجام جراحی به منظور بهبود این بیماری می تواند با عوارض هایی همچون نفخ، ایجاد سوراخ در مری، بازگشت اسید معده به مری، عدم موفقیت درمان و درنهایت بازگشن دوباره بیماری همراه باشد.
عوامل خطر
به دلیل نادر بودن آشالازی، متخصصان به طور دقیق نمیدانند که چگونه یا چرا ایجاد میشود، یا اینکه چه کسانی ممکن است در معرض خطر بیشتری برای ابتلا به این بیماری باشند.اما در حالت کلی چند عامل خطر وجو دارد که عبارتند از:
- داشتن آسیب نخاعی
- انجام اسکلروتراپی آندوسکوپی برای درمان خونریزی یا بزرگ شدن وریدها
- داشتن عفونت ویروسی
- دارا بودن یک بیماری خود ایمنی
- سن (در میانسالی و بزرگسالی بیشتر شایع است)